健康コラム
2019年1月11日 金曜日
大腸がんのおはなし
大腸がんのおはなし
日本人の3人に1人はがんが原因で亡くなっています。その中でも増えているのが大腸がんです。大腸がんになる人は、この30年で約6倍に増えています。がん死亡者数の中で大腸がんは男性では第3位、女性では第1位になっています。日本で大腸がんになる人が増えている原因としては、食生活の欧米化(肉類など動物性脂肪の摂取が増えた一方で線維質の多い野菜の摂取が減ったこと)、高齢化が進んだことなどが考えられます。食生活の改善のほか、飲酒量、喫煙、運動など日常生活に気をつけることが大切です。
大腸がんとは、その名のとおり大腸にできるがんです。大腸は小腸と肛門の間にある臓器で主に水分を吸収して便を形成する働きがあります。大腸がんは盲腸から直腸までのどの部分にもできますが、日本人では直腸とS状結腸ができやすい部位です。
大腸がんは早期の段階では症状がほとんどありませんが以下のような症状がでることがあります。
①便に血が混じることがある。
②便が細くなってきた。
③便通異常を来すようになってきた(下痢と便秘を繰り返すなど)。
④腹部に膨満感がある。
⑤残便感がある。
⑥腹痛がある。
⑦最近貧血が進んできた。
このような症状が出てきたときには大腸がんの可能性を考えて検診や医療機関での検査を考えましょう。
簡便な検診法としては便潜血反応検査や直腸指診検査があります。精密検査としては大腸内視鏡検査や注腸造影検査などがあります。
便潜血反応検査は便中に血液が混じっていないかどうかを調べる検査です。専用のスティックで便を採取して専用の容器に入れて検査に出します。便が大腸のがんの部分を通過すると、こすれて出血し便に血液が混じることがあります。この検査ではわずかな量の血液でも検出することが可能です。大腸がん検診でも用いられている検診法です
大腸内視鏡検査は肛門から軟らかい管状のカメラ(内視鏡)を入れて大腸の中を直接観察する検査法です。大腸の中の様子を直接テレビモニターで観察できます。大腸にできた病気の組織の一部をとって顕微鏡で詳しく調べる検査で、悪性か良性かなどを判定することもできます。精度の高い検査法としては大腸内視鏡検査が一般的です。内視鏡検査を行っている病院やクリニックなどで検査を受けることができます。
がんの進み具合によって治療法や生命予後(治るかどうか)は異なります。大腸がんは検診によって早期発見することが可能な病気で、早期発見できれば高い確率で治すことができるがんです。40歳を過ぎれば検診の受診を、気になる症状が出現した際には医療機関の受診をお勧めいたします。
投稿
酒井内科 院長 酒井太門
日本人の3人に1人はがんが原因で亡くなっています。その中でも増えているのが大腸がんです。大腸がんになる人は、この30年で約6倍に増えています。がん死亡者数の中で大腸がんは男性では第3位、女性では第1位になっています。日本で大腸がんになる人が増えている原因としては、食生活の欧米化(肉類など動物性脂肪の摂取が増えた一方で線維質の多い野菜の摂取が減ったこと)、高齢化が進んだことなどが考えられます。食生活の改善のほか、飲酒量、喫煙、運動など日常生活に気をつけることが大切です。
大腸がんとは、その名のとおり大腸にできるがんです。大腸は小腸と肛門の間にある臓器で主に水分を吸収して便を形成する働きがあります。大腸がんは盲腸から直腸までのどの部分にもできますが、日本人では直腸とS状結腸ができやすい部位です。
大腸がんは早期の段階では症状がほとんどありませんが以下のような症状がでることがあります。
①便に血が混じることがある。
②便が細くなってきた。
③便通異常を来すようになってきた(下痢と便秘を繰り返すなど)。
④腹部に膨満感がある。
⑤残便感がある。
⑥腹痛がある。
⑦最近貧血が進んできた。
このような症状が出てきたときには大腸がんの可能性を考えて検診や医療機関での検査を考えましょう。
簡便な検診法としては便潜血反応検査や直腸指診検査があります。精密検査としては大腸内視鏡検査や注腸造影検査などがあります。
便潜血反応検査は便中に血液が混じっていないかどうかを調べる検査です。専用のスティックで便を採取して専用の容器に入れて検査に出します。便が大腸のがんの部分を通過すると、こすれて出血し便に血液が混じることがあります。この検査ではわずかな量の血液でも検出することが可能です。大腸がん検診でも用いられている検診法です
大腸内視鏡検査は肛門から軟らかい管状のカメラ(内視鏡)を入れて大腸の中を直接観察する検査法です。大腸の中の様子を直接テレビモニターで観察できます。大腸にできた病気の組織の一部をとって顕微鏡で詳しく調べる検査で、悪性か良性かなどを判定することもできます。精度の高い検査法としては大腸内視鏡検査が一般的です。内視鏡検査を行っている病院やクリニックなどで検査を受けることができます。
がんの進み具合によって治療法や生命予後(治るかどうか)は異なります。大腸がんは検診によって早期発見することが可能な病気で、早期発見できれば高い確率で治すことができるがんです。40歳を過ぎれば検診の受診を、気になる症状が出現した際には医療機関の受診をお勧めいたします。
投稿
酒井内科 院長 酒井太門
2018年12月14日 金曜日
咳と痰の話
咳と痰の話
咳、痰は悪者ではありません。
咳は、外からの異物(ガス、細菌、ウィルス、ほこりなど)が気道に入ってくると、気道の内腔粘膜表面にある知覚神経が刺激を受け、神経を介して咳中枢に刺激情報が伝わり、そこから横隔膜などの筋肉を動かすことにより咳をして、異物を排除しようとする防御反応のひとつです。
気道に異物が入ってくると、ほこりなどは、気道粘膜の粘液にからまれて痰となり、ウィルス、細菌、有毒ガスなどは、気道粘膜で炎症がおき、戦った白血球の残骸や細菌の死骸が粘液と一緒になって痰を作ります。
健康な人でも、感染を起こしていなくても、ほこりを吸っても、痰を作ります。その痰は、気道粘膜から吸収されるか、気道にあるせん毛の運動によりノドまで上がって来て、無意識に呑み込んでしまいます。気管支炎のように、気道で激しい炎症がおこると、気道粘膜が壊れてせん毛の無い部分ができ、せん毛運動で痰をノドまで運べないので、咳をして、痰を飛ばすということが必要になってきます。
風邪や通常の気管支炎の咳の多くは、炎症が治まれば、数日から一週間くらいで出なくなりますが、3~8週間以上続く咳は、別の病気かもしれません。
たとえば、百日咳、マイコプラズマ、クラミジア、結核、非定型抗酸菌など細菌が原因の咳、気管支喘息、咳喘息、慢性閉塞性肺疾患、慢性副鼻腔炎、通年性のアレルギー性鼻炎、気管支拡張症、間質性肺炎、肺癌などの咳が考えられますが、肺以外が原因の逆流性食道炎、一部の降圧薬などによる咳もあります。長期間、咳が続く時は、専門医を受診してください。
咳や痰は、一概に悪者ではなく、必要なものでもありますが、長期間続くときは、適切な治療をうけましょう。
投稿
三輪医院 院長 吉田光子
咳、痰は悪者ではありません。
咳は、外からの異物(ガス、細菌、ウィルス、ほこりなど)が気道に入ってくると、気道の内腔粘膜表面にある知覚神経が刺激を受け、神経を介して咳中枢に刺激情報が伝わり、そこから横隔膜などの筋肉を動かすことにより咳をして、異物を排除しようとする防御反応のひとつです。
気道に異物が入ってくると、ほこりなどは、気道粘膜の粘液にからまれて痰となり、ウィルス、細菌、有毒ガスなどは、気道粘膜で炎症がおき、戦った白血球の残骸や細菌の死骸が粘液と一緒になって痰を作ります。
健康な人でも、感染を起こしていなくても、ほこりを吸っても、痰を作ります。その痰は、気道粘膜から吸収されるか、気道にあるせん毛の運動によりノドまで上がって来て、無意識に呑み込んでしまいます。気管支炎のように、気道で激しい炎症がおこると、気道粘膜が壊れてせん毛の無い部分ができ、せん毛運動で痰をノドまで運べないので、咳をして、痰を飛ばすということが必要になってきます。
風邪や通常の気管支炎の咳の多くは、炎症が治まれば、数日から一週間くらいで出なくなりますが、3~8週間以上続く咳は、別の病気かもしれません。
たとえば、百日咳、マイコプラズマ、クラミジア、結核、非定型抗酸菌など細菌が原因の咳、気管支喘息、咳喘息、慢性閉塞性肺疾患、慢性副鼻腔炎、通年性のアレルギー性鼻炎、気管支拡張症、間質性肺炎、肺癌などの咳が考えられますが、肺以外が原因の逆流性食道炎、一部の降圧薬などによる咳もあります。長期間、咳が続く時は、専門医を受診してください。
咳や痰は、一概に悪者ではなく、必要なものでもありますが、長期間続くときは、適切な治療をうけましょう。
投稿
三輪医院 院長 吉田光子
2018年8月 8日 水曜日
歩くと足が痛くなる血管病のおはなし
歩くと足が痛くなる血管病
足の動脈に動脈硬化が起こり血管が狭くなったり詰まってしまうと足を流れる血液が不足して痛みを伴い歩きにくくなります。この様な病気を「閉塞性動脈硬化症」と呼びます。症状の特徴は、歩くことや足の運動を行うことで下肢(股関節から足首まで)特にふくらはぎに疲れやだるさ、痛み、こむら返りなどが起こり歩行が困難となります。ただし、こうした症状は10分ほど休むと軽くなるか消失します。ふくらはぎに起こることが多いのですが、おしりや太ももに生じることもあります。この様に歩くことで生じたりやんだりする歩行障害のことを「間歇性跛行(かんけつせいはこう)」といいます。「間歇性」とは間隔をおいて起きたり起きなかったりすること。「跛行」とは足を引きずる意味です。この歩行障害は「閉塞性動脈硬化症」の患者さんの約30%に起こります。この病気は重症となると足を切断しなければならない場合もありあなどれません。
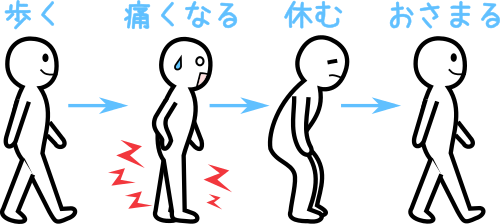
「閉塞性動脈硬化症」の患者さんは人口の約1割以下ですが、70歳以上になると約20%に達するといわれ高齢者に多い血管病です。足の切断に至る方はわずか数%といわれ比較的予後のよい病気のようにも思えます。しかし他の動脈硬化の病気である狭心症・心筋梗塞(合併率:約50%)や脳血管疾患(合併率:約20%)を合併する可能性が高いため、閉塞性動脈硬化症の患者さんは5年後には約20%が心臓や脳の血管病を発症し約15%が死に至るといわれています。動脈硬化の原因となる糖尿病、高血圧、脂質異常症のある方や喫煙歴のある方は特に注意が必要です。
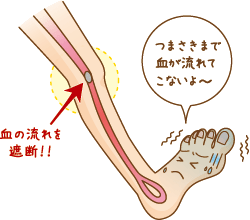
閉塞性動脈硬化症かな?と思ったら主治医の先生に相談しましょう。
まず診察では足の皮膚や筋肉の状態、足の動脈の拍動を触れることができるかどうか、痛みはどうかなどをチェックし、必要に応じて次の検査をおこないます。①足関節上腕血圧比(ABI:Ankle-Brachial pressure Index)ABIは、足関節部の血圧を上腕動脈の血圧で割った値で、この値が低い場合心臓と足関節との間の動脈が狭くなっているか、または閉塞性動脈硬化症が起きている可能性が高いことを示します。ABIで病気が疑われた場合、②血管エコー(超音波)検査や③動脈造影検査(CTアンギオグラフィ、MRAなど)で実際に血管の狭窄、閉塞の有無を検査し診断をおこないます。
「閉塞性動脈硬化症」は、それ自体の予後は比較的よいと考えられていますが、他の血管疾患(心臓・脳血管疾患)を合併する可能性が高く、これらの合併疾患が原因で死に至る場合が多いことを忘れてはなりません。この血管病とわかったら足の動脈だけでなく、他の血管病がないかを確かめ、全身的な動脈硬化の対応が必要になります。『木を見て森を見ず』では困ります。血管は頭から足の先まで存在していますから常に『全身を診る』という視点が極めて大切なのです。
投稿
ふじわら内科クリニック 院長 藤原俊樹
足の動脈に動脈硬化が起こり血管が狭くなったり詰まってしまうと足を流れる血液が不足して痛みを伴い歩きにくくなります。この様な病気を「閉塞性動脈硬化症」と呼びます。症状の特徴は、歩くことや足の運動を行うことで下肢(股関節から足首まで)特にふくらはぎに疲れやだるさ、痛み、こむら返りなどが起こり歩行が困難となります。ただし、こうした症状は10分ほど休むと軽くなるか消失します。ふくらはぎに起こることが多いのですが、おしりや太ももに生じることもあります。この様に歩くことで生じたりやんだりする歩行障害のことを「間歇性跛行(かんけつせいはこう)」といいます。「間歇性」とは間隔をおいて起きたり起きなかったりすること。「跛行」とは足を引きずる意味です。この歩行障害は「閉塞性動脈硬化症」の患者さんの約30%に起こります。この病気は重症となると足を切断しなければならない場合もありあなどれません。

「閉塞性動脈硬化症」の患者さんは人口の約1割以下ですが、70歳以上になると約20%に達するといわれ高齢者に多い血管病です。足の切断に至る方はわずか数%といわれ比較的予後のよい病気のようにも思えます。しかし他の動脈硬化の病気である狭心症・心筋梗塞(合併率:約50%)や脳血管疾患(合併率:約20%)を合併する可能性が高いため、閉塞性動脈硬化症の患者さんは5年後には約20%が心臓や脳の血管病を発症し約15%が死に至るといわれています。動脈硬化の原因となる糖尿病、高血圧、脂質異常症のある方や喫煙歴のある方は特に注意が必要です。

閉塞性動脈硬化症かな?と思ったら主治医の先生に相談しましょう。
まず診察では足の皮膚や筋肉の状態、足の動脈の拍動を触れることができるかどうか、痛みはどうかなどをチェックし、必要に応じて次の検査をおこないます。①足関節上腕血圧比(ABI:Ankle-Brachial pressure Index)ABIは、足関節部の血圧を上腕動脈の血圧で割った値で、この値が低い場合心臓と足関節との間の動脈が狭くなっているか、または閉塞性動脈硬化症が起きている可能性が高いことを示します。ABIで病気が疑われた場合、②血管エコー(超音波)検査や③動脈造影検査(CTアンギオグラフィ、MRAなど)で実際に血管の狭窄、閉塞の有無を検査し診断をおこないます。
「閉塞性動脈硬化症」は、それ自体の予後は比較的よいと考えられていますが、他の血管疾患(心臓・脳血管疾患)を合併する可能性が高く、これらの合併疾患が原因で死に至る場合が多いことを忘れてはなりません。この血管病とわかったら足の動脈だけでなく、他の血管病がないかを確かめ、全身的な動脈硬化の対応が必要になります。『木を見て森を見ず』では困ります。血管は頭から足の先まで存在していますから常に『全身を診る』という視点が極めて大切なのです。
投稿
ふじわら内科クリニック 院長 藤原俊樹
2018年4月 6日 金曜日
災害医療(特に大規模災害医療について)のおはなし
阪神淡路大震災、東日本大震災、そして熊本地震からまもなく2年が経ちます。災害は、地震以外にも台風や大事故、さらに近年は国民保護計画にあるように外国やテロによる武力災害、いわゆるNBC(核・生物・化学物質)災害といったミサイルや原子力災害など様々です。
大規模な災害時は、十分な医療が行える平時の救急医療とは違い、必要となる医療が圧倒的に不足した状況での医療となります。そのため多数の患者に対して限られた医療を迅速かつ効果的に行う必要があり、一人でも多くの救える命を救うため、「TTT」という三つのT(T:トリアージ(選別)・T:トリートメント(治療)・T:トランスポート(移送))という考え方にもとづき、まずトリアージが行われ、次にそれに応じた応急医療・処置が行われ、適応となる重症の患者は被災地外へ搬送されます。
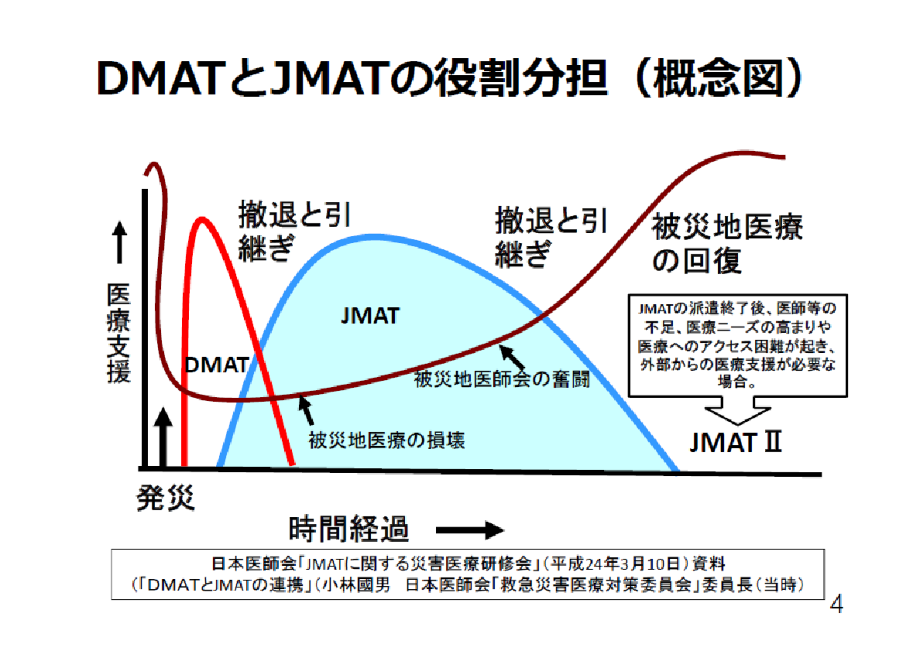
災害発生から主に48時間以内の急性期の医療は、DMAT(災害派遣医療チーム)が、災害拠点病院や消防や自衛隊等との連携をもとに上記の3Tにもとづいた医療を行います。それ以後の医療は、日本医師会のJMAT(日本医師会災害医療チーム)などが、日赤その他多くの医療チームと協力して被災地の医療体制が回復するまで支援します(図1)。
JMATの役割は、避難所や救護所等での医療や医療支援が少ない「空白地」の把握や巡回診療、在宅の被災者の健康管理や避難所の衛生状態、感染症予防など多岐にわたります。
また大規模災害時には、多くの病院も被災し、通信も困難となります。そのため最近、EMIS(広域災害救急医療情報システム)という、医療機関と行政や関係機関(消防、自衛隊など)との情報共有ツールがあり、災害時の病院・医院や救護所などの情報をリアルタイムに共有するシステムが整備されつつあります。実際の被災地では、その他にも刻一刻と変わる膨大な医療・介護・福祉の確かな情報を多くの医療チームや行政や関係機関などが共有しながら連携をすすめてく必要があります。
一方、災害において、私たちには「自助」・「共助」・「公助」が必要です。大災害時は当初、「公助」である行政・消防・警察などは十分に対応しにくく、自らの命は自らで守る「自助」、また自分たちのまちは自分たちで守る「共助」が必要で、須磨においても21の「防災コミュニティ」が活動しています。
自助としては、平常時から災害・防災を自分のこととして学び、ハザードマップで自宅の危険性を知り、家具の固定や自宅の耐震化、不燃化対策を行い、水や食料などの備蓄(3日から1週間)、そして持ち出し袋にマスクやライト、常用薬、保険証・母子手帳・お薬手帳などを入れることや、基本的な応急処置や心臓マッサージなどを学ぶことなども必要と思います。
共助としては、地域の防災マップの作成や防災訓練とともに、行政や消防・警察などとの協力が必要です。また災害時には、病弱な高齢者や障害者といった要援護者が取り残される場合が多く、平時から地域みんなで災害時には要援護者を優先して守っていくという意識が必要です。
私は熊本地震の時、兵庫県JMATとして、発災1週間後と1ヶ月後に益城町に赴きました。兵庫県JMATは、全国からのJMATをはじめ様々な医療チームを統括する重責を任されました。また避難所でのノロウイルスなどの感染症予防や、駐車場での車中泊が多かったため、エコノミー症候群予防などの対策が必要でした。
南海トラフ地震などはいつ起きてもおかしくない状況です。災害の種類や規模は様々で発災後も常に想定外のことが次々と起こります。私の赴いた益城町でも、要援護者のための福祉避難所に、健常者が多数避難しました。また各避難所の状況もそれぞれ様々で、自主的な取り組み(共助)がうまく出来ていないところでは1ヶ月経過後も、要援護者への配慮などが十分ではないように思われました。
普段から災害は、自分や家族のこととして、さらに地域みんなで守る意識と行動が必要です。行政や消防・警察、そして須磨区医師会も加わり、地域みんなで、過去の災害に学び、想定外の様々なことが起こることを念頭に防災計画や受援計画を立て、迅速かつ柔軟に対応できる対策を考えておく必要があると思います。
災害医療は、その後も引き続き、要援護者への配慮や、孤独死など災害関連死への対策、心のケア等が大切で、地域で包括的にみんなで支えていくことが必要と思います。
《図1:日本医師会HPより》
その他参考:
①国民保護計画(http://www.kokuminhogo.go.jp/)
②くらしの防災ガイド
投稿
おち内科クリニック 院長 越智深
大規模な災害時は、十分な医療が行える平時の救急医療とは違い、必要となる医療が圧倒的に不足した状況での医療となります。そのため多数の患者に対して限られた医療を迅速かつ効果的に行う必要があり、一人でも多くの救える命を救うため、「TTT」という三つのT(T:トリアージ(選別)・T:トリートメント(治療)・T:トランスポート(移送))という考え方にもとづき、まずトリアージが行われ、次にそれに応じた応急医療・処置が行われ、適応となる重症の患者は被災地外へ搬送されます。
災害発生から主に48時間以内の急性期の医療は、DMAT(災害派遣医療チーム)が、災害拠点病院や消防や自衛隊等との連携をもとに上記の3Tにもとづいた医療を行います。それ以後の医療は、日本医師会のJMAT(日本医師会災害医療チーム)などが、日赤その他多くの医療チームと協力して被災地の医療体制が回復するまで支援します(図1)。
JMATの役割は、避難所や救護所等での医療や医療支援が少ない「空白地」の把握や巡回診療、在宅の被災者の健康管理や避難所の衛生状態、感染症予防など多岐にわたります。
また大規模災害時には、多くの病院も被災し、通信も困難となります。そのため最近、EMIS(広域災害救急医療情報システム)という、医療機関と行政や関係機関(消防、自衛隊など)との情報共有ツールがあり、災害時の病院・医院や救護所などの情報をリアルタイムに共有するシステムが整備されつつあります。実際の被災地では、その他にも刻一刻と変わる膨大な医療・介護・福祉の確かな情報を多くの医療チームや行政や関係機関などが共有しながら連携をすすめてく必要があります。
一方、災害において、私たちには「自助」・「共助」・「公助」が必要です。大災害時は当初、「公助」である行政・消防・警察などは十分に対応しにくく、自らの命は自らで守る「自助」、また自分たちのまちは自分たちで守る「共助」が必要で、須磨においても21の「防災コミュニティ」が活動しています。
自助としては、平常時から災害・防災を自分のこととして学び、ハザードマップで自宅の危険性を知り、家具の固定や自宅の耐震化、不燃化対策を行い、水や食料などの備蓄(3日から1週間)、そして持ち出し袋にマスクやライト、常用薬、保険証・母子手帳・お薬手帳などを入れることや、基本的な応急処置や心臓マッサージなどを学ぶことなども必要と思います。
共助としては、地域の防災マップの作成や防災訓練とともに、行政や消防・警察などとの協力が必要です。また災害時には、病弱な高齢者や障害者といった要援護者が取り残される場合が多く、平時から地域みんなで災害時には要援護者を優先して守っていくという意識が必要です。
私は熊本地震の時、兵庫県JMATとして、発災1週間後と1ヶ月後に益城町に赴きました。兵庫県JMATは、全国からのJMATをはじめ様々な医療チームを統括する重責を任されました。また避難所でのノロウイルスなどの感染症予防や、駐車場での車中泊が多かったため、エコノミー症候群予防などの対策が必要でした。
南海トラフ地震などはいつ起きてもおかしくない状況です。災害の種類や規模は様々で発災後も常に想定外のことが次々と起こります。私の赴いた益城町でも、要援護者のための福祉避難所に、健常者が多数避難しました。また各避難所の状況もそれぞれ様々で、自主的な取り組み(共助)がうまく出来ていないところでは1ヶ月経過後も、要援護者への配慮などが十分ではないように思われました。
普段から災害は、自分や家族のこととして、さらに地域みんなで守る意識と行動が必要です。行政や消防・警察、そして須磨区医師会も加わり、地域みんなで、過去の災害に学び、想定外の様々なことが起こることを念頭に防災計画や受援計画を立て、迅速かつ柔軟に対応できる対策を考えておく必要があると思います。
災害医療は、その後も引き続き、要援護者への配慮や、孤独死など災害関連死への対策、心のケア等が大切で、地域で包括的にみんなで支えていくことが必要と思います。
《図1:日本医師会HPより》

その他参考:
①国民保護計画(http://www.kokuminhogo.go.jp/)
②くらしの防災ガイド
投稿
おち内科クリニック 院長 越智深
2018年3月 1日 木曜日
虚血性心疾患のおはなし
狭心症(労作性、安静時/安定性、不安定性/ 有痛性、無痛性)、
心筋梗塞(貫壁性、心内膜下)などと、いろいろ文字どうり、発症状態での分類名称があります。
その中でも恐い胸痛として、いわゆる突然死の主な原因、脳卒中・癌とともに成人の死亡の主な原因、急性心筋梗塞を発症時の状況を中心に記述させて頂きます。
心臓は冠状動脈というたかだか数ミリ径の血管で栄養されます。心筋梗塞は、冠状動脈硬化の伸展で血管腔へのたかまり(粥腫)が形成され、それが壊れて血栓が急速に形成され動脈閉塞を来たし、深刻な栄養障害(心筋壊死)にいたるのが主なメカニズムとされています。その際に怖い胸痛が生じるのです。
現在は、病院(特に専門病院)に出来るだけ早く到着し、適切な治療を受ける事が出来る場合には、その多くの方が早く社会復帰可能となっています。しかし依然として専門病院到着前の死亡率は高く、救命され得るかどうかは、発症後どれだけ早く受診できるかどうかに大きく依存しています。
急性心筋梗塞の受診きっかけ、やはり胸痛が主です。典型的には、前胸部の真ん中近辺に握りこぶし大のひろがりの、長時間(半時間以上-数時間)持続する強い痛み。締め付けられる、圧迫重圧感の、焼けるような、刺すような痛みとされます。顎、首、肩-腕(特に左側)へ痛みが放散することも。ときには冷汗、悪心・嘔吐伴うことあります。このような時には、昼夜の区別無く一刻も早く受診するべきです。
他に重大な疾患として解離性大動脈瘤、肺塞栓症もありますが、受診の際に鑑別されるべき対象です。
胸ではなく、胃部付近の持続性の強い痛みでも心筋梗塞のことあります。また糖尿病、高齢者では、胸痛が弱く、"何となく胸がおかしい?" "異様に体全体がだるい"などの自覚あるときは、心筋梗塞の可能性も考えて早めに受診するべきです。
心筋梗塞発症前には2/3の例で、軽度-中等度の、反復する胸痛(狭心症の可能性)あり、特に悪化傾向時にはかかりつけ医と相談速やかに循環器専門病院を受診するべきと思います。
投稿
くしろ内科循環器科 院長 久代英範
心筋梗塞(貫壁性、心内膜下)などと、いろいろ文字どうり、発症状態での分類名称があります。
その中でも恐い胸痛として、いわゆる突然死の主な原因、脳卒中・癌とともに成人の死亡の主な原因、急性心筋梗塞を発症時の状況を中心に記述させて頂きます。
心臓は冠状動脈というたかだか数ミリ径の血管で栄養されます。心筋梗塞は、冠状動脈硬化の伸展で血管腔へのたかまり(粥腫)が形成され、それが壊れて血栓が急速に形成され動脈閉塞を来たし、深刻な栄養障害(心筋壊死)にいたるのが主なメカニズムとされています。その際に怖い胸痛が生じるのです。
現在は、病院(特に専門病院)に出来るだけ早く到着し、適切な治療を受ける事が出来る場合には、その多くの方が早く社会復帰可能となっています。しかし依然として専門病院到着前の死亡率は高く、救命され得るかどうかは、発症後どれだけ早く受診できるかどうかに大きく依存しています。
急性心筋梗塞の受診きっかけ、やはり胸痛が主です。典型的には、前胸部の真ん中近辺に握りこぶし大のひろがりの、長時間(半時間以上-数時間)持続する強い痛み。締め付けられる、圧迫重圧感の、焼けるような、刺すような痛みとされます。顎、首、肩-腕(特に左側)へ痛みが放散することも。ときには冷汗、悪心・嘔吐伴うことあります。このような時には、昼夜の区別無く一刻も早く受診するべきです。
他に重大な疾患として解離性大動脈瘤、肺塞栓症もありますが、受診の際に鑑別されるべき対象です。
胸ではなく、胃部付近の持続性の強い痛みでも心筋梗塞のことあります。また糖尿病、高齢者では、胸痛が弱く、"何となく胸がおかしい?" "異様に体全体がだるい"などの自覚あるときは、心筋梗塞の可能性も考えて早めに受診するべきです。
心筋梗塞発症前には2/3の例で、軽度-中等度の、反復する胸痛(狭心症の可能性)あり、特に悪化傾向時にはかかりつけ医と相談速やかに循環器専門病院を受診するべきと思います。
投稿
くしろ内科循環器科 院長 久代英範



















